L’arthroplastie de la hanche a connu une transformation radicale ces dernières années. Finies les grosses cicatrices et les longs mois de rééducation. Aujourd’hui, la prothèse de hanche nouvelle génération allie matériaux ultra-résistants, chirurgie mini-invasive et personnalisation extrême.
Si vous souffrez d’arthrose sévère ou d’une fracture invalidante, ce guide complet vous explique concrètement en quoi ces innovations améliorent votre quotidien, réduisent les douleurs et prolongent la durée de vie de l’implant. Retrouver une mobilité naturelle sans crainte de luxation n’est plus un rêve inaccessible.
📊 Tableau Récapitulatif des Innovations Clés



Voici un aperçu synthétique des avancées majeures offertes par les prothèses de hanche dernière génération.
| Domaine d’innovation | Nouvelle Génération | Avantage Concret |
|---|---|---|
| Matériaux | Céramique renforcée à la zircone, titane poreux, polyéthylène hautement réticulé | Usure quasi nulle, biocompatibilité parfaite, durée de vie de 20 à 30 ans |
| Fixation | Surfaces poreuses sans ciment pour une ostéointégration naturelle | Aucun risque de descellement, stabilité immédiate |
| Stabilité | Double mobilité (système français breveté) | Risque de luxation inférieur à 0,01 % contre 1 à 11 % pour les anciens modèles |
| Chirurgie | Voie d’abord mini-invasive préservant les muscles | Cicatrice réduite, douleur diminuée, lever dès le lendemain |
| Précision | Robotique et navigation assistée par ordinateur | Positionnement millimétrique des implants |
| Personnalisation | Guides sur mesure imprimés en 3D | Adaptation parfaite à votre anatomie unique |
A LIRE AUSSI : 💊 Médicament pour faire l’amour plusieurs fois : tout ce qu’il faut savoir
Qu’est-ce qu’une Prothèse de Hanche Nouvelle Génération ?






Avant d’explorer les détails, je vous propose de comprendre ce qui distingue fondamentalement ces nouveaux implants des modèles classiques. L’articulation de la hanche agit comme une rotule. Elle relie le fémur (l’os de la cuisse) au bassin. Avec l’âge ou à cause de maladies, le cartilage qui recouvre les surfaces articulaires s’use progressivement. Les os frottent alors directement l’un contre l’autre, provoquant des douleurs intenses et une perte de mobilité sévère.
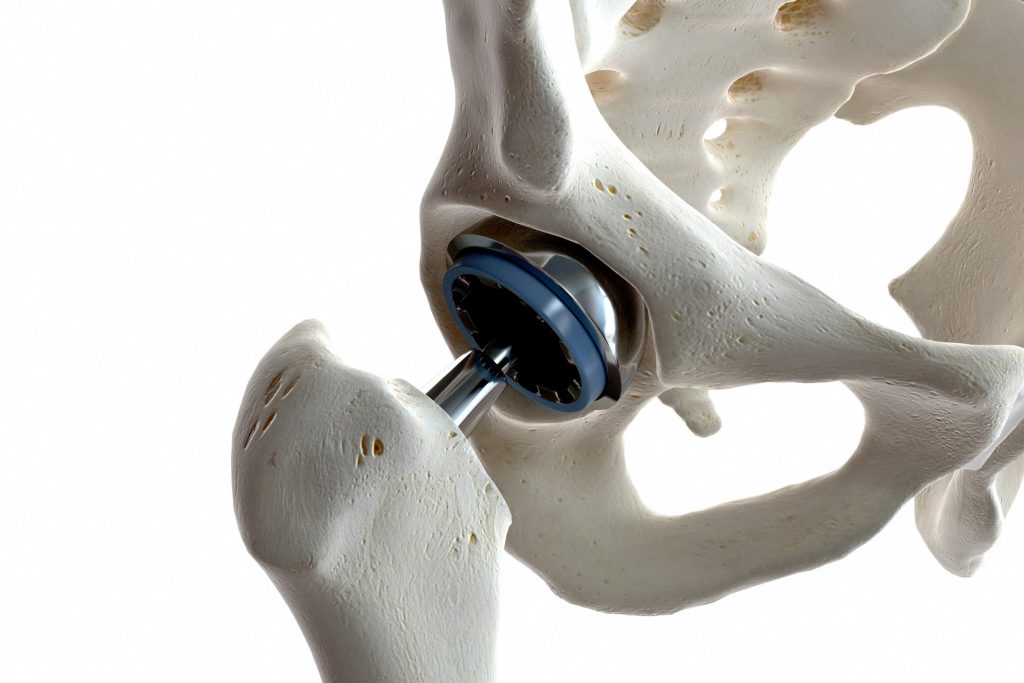
C’est là qu’intervient la prothèse totale de hanche (PTH). Cette intervention chirurgicale consiste à retirer les surfaces endommagées. On les remplace par des composants artificiels. Une tête fémorale vient se fixer sur le haut du fémur. Une cupule acétabulaire est implantée dans le bassin. Entre les deux, un insert assure le glissement. La prouesse des nouvelles générations réside dans la qualité des matériaux utilisés, la précision des designs et les technologies d’assistance chirurgicale.
Pourquoi ces nouvelles prothèses changent-elles la donne ?
Il faut savoir que les anciennes prothèses présentaient trois faiblesses majeures. Primo, leur usure produisait des particules microscopiques. Ces débris provoquaient des réactions inflammatoires et finissaient par détruire l’os autour de l’implant (phénomène appelé ostéolyse). Secundo, le risque de luxation (déboîtement de la prothèse) restait élevé, surtout lors de certains mouvements. Tertio, la fixation avec du ciment pouvait se fragiliser avec le temps.
La nouvelle génération répond point par point à ces limitations. Les matériaux actuels génèrent une friction extrêmement faible. Les surfaces en céramique de dernière génération polissent littéralement la contre-surface, créant un effet miroir. Les alliages de titane poreux favorisent la repousse osseuse directement dans l’implant. Autrement dit, l’os se soude à la prothèse sans aucun ciment. Quant au système de double mobilité, il stabilise la hanche même dans les positions extrêmes. Vous pouvez désormais vous baisser ou croiser les jambes sans appréhension.
À qui s’adressent ces implants dernière génération ?
Contrairement aux idées reçues, ces prothèses ne sont pas réservées aux seniors. Bien au contraire. Les patients jeunes et actifs constituent aujourd’hui une cible privilégiée. Un quadragénaire sportif souffrant d’arthrose précoce peut parfaitement bénéficier d’une prothèse à double mobilité. La longévité accrue des matériaux lui garantit une solution durable, parfois définitive. Les personnes âgées fragiles profitent quant à elles des voies d’abord mini-invasives. La préservation musculaire autorise une remise en charge immédiate, limitant les risques de chute et de complications post-opératoires.
Notez que certaines situations particulières nécessitent une approche spécifique. Les patients présentant des déformations congénitales (luxation congénitale de hanche) ou des séquelles de traumatismes anciens bénéficient désormais de la planification 3D personnalisée. Le chirurgien modélise votre bassin et votre fémur à partir d’un simple scanner. Il conçoit ensuite des guides de coupe sur mesure. Résultat : l’implant s’adapte parfaitement à votre anatomie singulière.
🧬 Les Matériaux de Pointe : La Clé de la Longévité






Je ne vous apprends rien en disant qu’une prothèse doit durer. Une reprise chirurgicale pour changer un implant usé ou descellé reste une épreuve pour le patient. Heureusement, les matériaux contemporains ont considérablement repoussé les limites. Voici les trois couples de frottement les plus performants actuellement disponibles.
Céramique sur Céramique : L’Excellence pour les Patients Actifs
La céramique médicale a fait des bonds prodigieux depuis son introduction. Les premières versions, certes très dures, se révélaient cassantes. Un simple faux mouvement ou un mauvais positionnement pouvait fracturer la tête fémorale. Aujourd’hui, la céramique renforcée à la zircone allie la dureté légendaire de la céramique à une résistance aux chocs bien supérieure. Les chirurgiens que je rencontre utilisent désormais ce matériau en première intention pour les patients jeunes.
L’avantage principal reste l’absence quasi totale d’usure. Les surfaces en céramique polies produisent environ 100 fois moins de particules d’usure que le polyéthylène standard. Conséquence directe : l’ostéolyse, cette fonte de l’os autour de l’implant, devient rarissime. Une étude récente a suivi des patients porteurs de céramique sur céramique pendant plus de 20 ans. Le taux de survie de l’implant dépassait les 95 % à vingt ans. C’est dire la fiabilité exceptionnelle de ce couple.
Polyéthylène Hautement Réticulé : Le Compromis Idéal
Tout le monde n’a pas besoin d’une céramique ultra-dure. Pour les patients plus âgés ou moins sollicités, le polyéthylène hautement réticulé (également appelé UHMWPE réticulé) offre un excellent compromis. Le principe de fabrication mérite une explication. On irradie le polyéthylène standard avec des électrons de haute énergie. Ce traitement modifie la structure moléculaire du plastique, créant des liaisons croisées entre les chaînes polymères.
Concrètement, le matériau devient beaucoup plus résistant à l’usure abrasive. Les premiers polyéthylènes s’usaient à raison de 100 à 200 micromètres par an. Les versions hautement réticulées présentent une usure inférieure à 10 micromètres annuels. Certains fabricants ajoutent en outre de la vitamine E au polyéthylène. Cet antioxydant empêche la dégradation du matériau dans le temps, même après des années d’utilisation. Sachez que la grande majorité des prothèses hybrides associent une tête en céramique (ou en métal) à un insert en polyéthylène hautement réticulé. C’est le standard de référence pour la plupart des chirurgiens.
Les Alliages de Titane Poreux : Une Fixation Biologique Révolutionnaire
La fixation sans ciment a transformé la prochirurgie de la hanche. Plutôt que de sceller l’implant avec du ciment acrylique, les fabricants créent des surfaces rugueuses et poreuses. L’os peut ainsi se développer directement à l’intérieur des micro-cavités du métal. Ce phénomène porte un nom : l’ostéointégration. Les cupules et les tiges fémorales actuelles utilisent du titane pur ou des alliages de titane. La porosité atteint parfois 70 à 80 % du volume.
Les résultats cliniques sont spectaculaires. La stabilité primaire (celle obtenue dès l’enfoncement de l’implant) est excellente grâce à des formes coniques ou cylindriques. La stabilité secondaire (celle liée à la repousse osseuse) se développe en trois à six mois. À terme, l’implant devient indissociable de l’os. Les taux de descellement aseptique (sans infection) ont chuté sous la barre des 1 % à dix ans. Si vous êtes un patient avec une bonne qualité osseuse, vous êtes un candidat idéal pour une fixation sans ciment.
🔧 La Double Mobilité : La Révolution Française Contre les Luxations






Parlons maintenant d’une innovation majeure, trop méconnue du grand public. Le concept de double mobilité a été inventé en France dans les années 1970 par le Professeur Gilles Bousquet et l’ingénieur Rambert. Pourtant, il a fallu attendre trente ans pour que cette technologie gagne la reconnaissance internationale qu’elle mérite. Aujourd’hui, la double mobilité s’impose comme la solution de référence pour prévenir les luxations.
Comment fonctionne cette articulation à deux niveaux ?
Une prothèse classique ne possède qu’une seule articulation. Une petite tête (généralement 28 ou 32 mm de diamètre) tourne à l’intérieur d’une cupule fixe. Ce système fonctionne bien, mais l’amplitude de mouvement reste limitée. Pour luxer (sortir de sa cavité), la petite tête doit franchir le rebord de la cupule. Un mouvement extrême en flexion ou en rotation peut provoquer ce déboîtement.
La double mobilité ajoute un deuxième niveau d’articulation. Concrètement, une petite tête (22 ou 28 mm) s’articule à l’intérieur d’un insert en polyéthylène. Jusque-là, rien de différent. La magie opère ensuite : cet insert lui-même, qui a la forme d’une grosse sphère, s’articule librement à l’intérieur d’une cupule métallique fixée à l’os. Vous avez donc deux surfaces mobiles au lieu d’une seule. Le diamètre fonctionnel de la tête atteint ainsi la taille de l’insert, soit 40 à 50 mm.
Pourquoi est-ce révolutionnaire ? Car plus la tête est grosse, plus il est difficile de la luxer. Avec un diamètre équivalent à une tête fémorale normale (environ 48 mm en moyenne), la prothèse à double mobilité résiste aux mouvements les plus extrêmes. Les chiffres parlent d’eux-mêmes. Le taux de luxation des prothèses classiques varie de 0,7 à 11 % selon les études. Celui des prothèses à double mobilité tombe à 0,01 % , soit un risque cent fois moindre. Vous pouvez désormais vous baisser pour lacer vos chaussures ou vous asseoir en tailleur sans crainte.
Quels patients bénéficient le plus de cette technologie ?
Trois profils tirent un avantage majeur de la double mobilité. Primo, les patients présentant un risque élevé de luxation. Il s’agit notamment des personnes âgées avec une faiblesse musculaire, des patients ayant déjà luxé une prothèse controlatérale, ou ceux souffrant de troubles neurologiques (Parkinson, séquelles d’AVC). Secundo, les patients jeunes et actifs qui souhaitent reprendre des activités physiques variées. La double mobilité leur offre une liberté de mouvement quasi normale. Tertio, les chirurgies de reprise. Lorsqu’on change une prothèse ancienne descellée ou infectée, les muscles et les ligaments sont souvent abîmés. La double mobilité compense cette instabilité résiduelle.
Cela étant dit, un point mérite attention. La double mobilité de première génération (celle des années 1980) souffrait de problèmes d’usure à très long terme. Les inserts en polyéthylène standard s’usaient prématurément. Mais rassurez-vous, les double mobilité de troisième génération utilisent désormais du polyéthylène hautement réticulé. Les résultats à quinze ans montrent un taux de survie équivalent aux meilleures prothèses à simple mobilité, avec un bénéfice évident en matière de stabilité. Il convient donc de considérer cette option, surtout si vous êtes un patient actif.
A LIRE AUSSI : Synthole Bain de Bouche : Le Guide Pour Tout Comprendre
🤖 La Révolution du Bloc Opératoire : Robotique et Personnalisation 3D






La prothèse elle-même ne fait pas tout. La manière dont le chirurgien la pose détermine en grande partie sa longévité et votre confort post-opératoire. Les avancées technologiques ont transformé la salle d’opération. Entre la robotique d’assistance et l’impression 3D de guides sur mesure, la précision atteint aujourd’hui le dixième de millimètre.
La robotique chirurgicale : un positionnement millimétrique
Vous vous demandez peut-être à quoi sert un robot dans une opération de la hanche. La réponse tient en un mot : précision. Le système robotique (comme le célèbre robot Mako) fonctionne en trois étapes. D’abord, le chirurgien réalise un scanner 3D de votre hanche avant l’intervention. Ce scanner alimente un logiciel de planification. L’orthopédiste peut ainsi simuler virtuellement la pose de l’implant, en ajustant son orientation, sa profondeur et sa rotation.
Le jour de l’opération, le robot guide littéralement la main du chirurgien. Des capteurs infrarouges traquent en temps réel la position de vos os et des instruments. Le robot empêche activement le chirurgien de dévier du plan préétabli. Si la scie s’approche d’une zone critique (un nerf, une artère ou un mauvais angle), le système émet une alarme ou bloque le mouvement. Cette assistance permet de respecter avec une fidélité absolue les angles recommandés par les registres de prothèses.
Les bénéfices pour vous, patient, sont multiples. Un positionnement optimal de la cupule réduit le risque de luxation et d’usure asymétrique. La longueur des membres (un problème fréquent après prothèse) se règle avec une exactitude inférieure au millimètre. Plusieurs études randomisées ont comparé la chirurgie robot-assistée à la chirurgie conventionnelle. Les résultats montrent une amélioration significative des scores fonctionnels à un an, sans augmentation des complications. Notez que la robotique ne remplace pas le chirurgien. Elle le rend plus précis. C’est un outil, pas un automate.
L’impression 3D pour des prothèses sur mesure
Imaginez une prothèse conçue exclusivement pour votre bassin et votre fémur. C’est désormais possible grâce à la fabrication additive, plus connue sous le nom d’impression 3D. Le processus débute par une imagerie 3D de votre articulation (scanner ou IRM). Ces données numériques servent à modéliser un implant unique, aux formes parfaitement adaptées à vos reliefs osseux. On fabrique ensuite cet implant couche par couche, en fusionnant de la poudre de titane avec un laser.
À quoi sert cette personnalisation extrême ? Elle s’avère précieuse dans trois situations. La première concerne les anomalies anatomiques sévères. Certains patients naissent avec une luxation congénitale de hanche non traitée. Leur cotyle (cavité du bassin) se trouve déformé, voire inexistant. Un implant standard ne pourrait pas tenir. La prothèse sur mesure épouse exactement la morphologie résiduelle. La seconde indication touche les reprises de prothèse. Lorsqu’on change un implant descellé, les pertes osseuses peuvent être massives. L’impression 3D permet de créer des « méga-prothèses » avec des extensions qui comblent les déficits osseux.
La troisième application concerne les guides de coupe personnalisés. Le chirurgien n’utilise plus des instruments standardisés, mais des gabarits imprimés en 3D qui s’emboîtent parfaitement sur votre os. Ces guides indiquent exactement où couper et où placer l’implant. Résultat : la durée de l’opération diminue, le saignement est moindre et la reproductibilité des résultats augmente. Sachez que plusieurs industriels proposent désormais des cupules imprimées en 3D avec une surface poreuse optimisée pour l’ostéointégration. La porosité peut atteindre 80 %, favorisant une repousse osseuse rapide et uniforme.
⏱️ Récupération Accélérée : Reprenez la Marche en Quelques Jours






Terminons par ce qui vous préoccupe sans doute le plus : comment se passe la période après l’opération ? Là encore, la nouvelle génération a tout changé. Finis les mois de rééducation pénible et les interdictions multiples. Aujourd’hui, les protocoles de récupération améliorée après chirurgie (RAAC) vous permettent de renouer avec une vie normale en un temps record.
Le lever précoce : un bénéfice prouvé
Je vous explique le principe de la RAAC. Il s’agit d’un ensemble de mesures appliquées avant, pendant et après l’intervention. Avant l’opération, un programme de préhabilitation musculaire vous prépare physiquement et mentalement. Vous apprenez les exercices de marche avec des béquilles. Vous recevez des conseils nutritionnels pour optimiser la cicatrisation. Le jour même de l’opération, l’anesthésie est adaptée pour limiter les nausées et préserver la force musculaire.
Le résultat le plus spectaculaire reste le lever ultra-précoce. Dans les blocs pratiquant la RAAC, vous vous levez et faites vos premiers pas dès le lendemain de l’opération, parfois même le soir même. Le kinésithérapeute vous accompagne pour quelques pas dans le couloir. Cette mise en charge immédiate stimule la cicatrisation osseuse, prévient la formation de caillots sanguins et limite la fonte musculaire. La douleur, parfaitement contrôlée par des antalgiques adaptés, ne constitue pas un frein.
La durée d’hospitalisation s’en trouve raccourcie. Comptez 2 à 4 jours d’hospitalisation pour une prothèse de hanche nouvelle génération, contre 7 à 10 jours il y a encore dix ans. À votre sortie, vous marchez avec deux cannes anglaises ou une béquille. La reprise de la conduite automobile intervient généralement vers la troisième ou quatrième semaine, dès que vous contrôlez bien vos mouvements et que vous n’êtes plus sous médicaments puissants.
Ce que vous pouvez (et ne pouvez pas) faire après une double mobilité
La bonne nouvelle, avec les prothèses à double mobilité, réside dans la levée des restrictions classiques. Avec les anciennes prothèses, les chirurgiens interdisaient formellement certains mouvements pendant trois à six mois. Pas de flexion au-delà de 90 degrés (donc pas de lacement des chaussures). Pas de rotation interne (interdiction de croiser les jambes). Pas d’adduction forcée (ne pas ramener la jambe vers l’autre jambe en traversant). Ces précautions visaient à prévenir la luxation.
Avec la double mobilité, ces interdictions n’ont plus de raison d’être. Le risque de luxation étant infime, vous pouvez reprendre vos activités quotidiennes sans appréhension. Il faut savoir que les chirurgiens recommandent tout de même d’écouter son corps. Certains mouvements extrêmes (se baisser pour toucher ses pieds en gardant les jambes tendues, s’asseoir en tailleur) peuvent provoquer des douleurs sans luxer la prothèse. Le simple bon sens suffit désormais.
Qu’en est-il du sport ? Là encore, les perspectives ont radicalement changé. Les patients actifs porteurs de double mobilité pratiquent sans difficulté la natation, le vélo, la randonnée, le golf, le tennis de table ou le yoga doux. Les sports à fort impact (course à pied, sports de saut, sports de combat) restent déconseillés, non pas à cause du risque de luxation mais à cause de l’usure prématurée du polyéthylène. Notez que certains patients très motivés reprennent même le ski alpin, mais à un niveau loisir et sans prendre de risques inutiles. Votre chirurgien vous donnera des consignes personnalisées en fonction de votre âge, de votre niveau d’activité et du type exact d’implant posé.
💡 Récapitulatif des Bénéfices Clés






- matériaux nouvelle génération : usure divisée par 100, durée de vie de 20 à 30 ans, risque quasi nul d’ostéolyse.
- double mobilité : risque de luxation inférieur à 0,01 % contre 1 à 11 % pour les modèles classiques.
- chirurgie mini-invasive : muscles préservés, cicatrice de 8 à 10 cm seulement, lever dès le lendemain.
- robotique et personnalisation 3D : positionnement millimétrique, implant adapté à votre anatomie unique.
- récupération accélérée (RAAC) : hospitalisation de 2 à 4 jours, reprise de la conduite à 3-4 semaines.
A LIRE AUSSI : Durée arrêt de travail névralgie cervico-brachiale : tout ce qu’il faut savoir
En Bref : La Nouvelle Génération Redéfinit la Prothèse de Hanche






Pour résumer, la prothèse de hanche nouvelle génération marque un tournant décisif dans la prise en charge des pathologies articulaires invalidantes. Les matériaux (céramique renforcée, polyéthylène hautement réticulé, titane poreux) garantissent une longévité inégalée. Le système de double mobilité, invention française trop longtemps méconnue, réduit quasi à néant le risque de luxation. La robotique et l’impression 3D apportent une précision chirurgicale jamais atteinte.
À cela s’ajoutent des bénéfices concrets pour votre quotidien. Une hospitalisation courte (2 à 4 jours), une rééducation accélérée et surtout une liberté de mouvement retrouvée. Vous pouvez marcher, monter des escaliers, vous baisser, croiser les jambes, conduire et même pratiquer certains sports sans crainte. L’ancien temps où une prothèse de hanche rimait avec restrictions permanentes est définitivement révolu.
Si vous souffrez d’arthrose sévère résistante aux traitements médicamenteux, si une fracture du col du fémur compromet votre autonomie, ou si des douleurs chroniques limitent votre mobilité, je vous encourage vivement à consulter un chirurgien orthopédiste formé à ces nouvelles technologies. Demandez-lui précisément s’il utilise la double mobilité, la planification 3D et les voies d’abord mini-invasives. Votre qualité de vie future dépend en grande partie de ce choix éclairé. N’attendez plus que la douleur dicte votre quotidien. La prothèse de hanche nouvelle génération vous offre une chance unique de retrouver une vie active, confortable et sans appréhension.


